Diferencias entre diabetes 1 y 2
¿Es peor la diabetes 1 o la 2?
En el fondo, ambas enfermedades implican niveles anormalmente altos de azúcar en el torrente sanguíneo, lo cual es una situación peligrosa, si no potencialmente mortal. Los cambios de azúcar en sangre se producen como consecuencia de deficiencias de la hormona insulina.
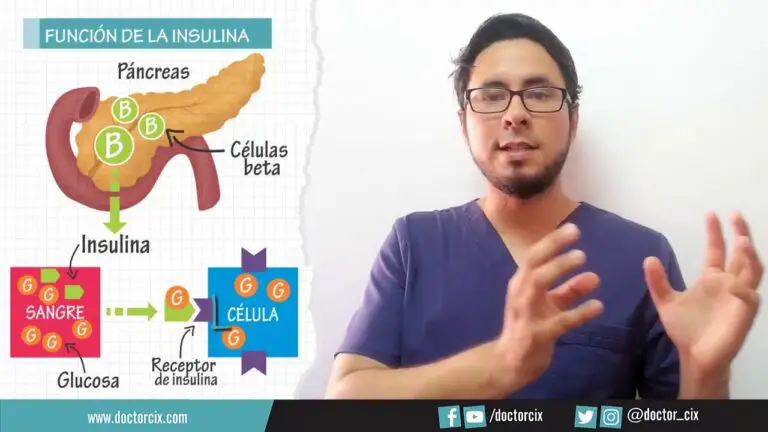
Normalmente, la insulina, producida por el páncreas, se dirige al torrente sanguíneo después de comer. Su función es descomponer los azúcares de los alimentos antes de transportarlos a las células, donde esperan a ser utilizados como energía.
La diabetes de tipo 1 es una enfermedad autoinmune, lo que significa que el sistema inmunitario ataca al organismo por error. En el caso de la diabetes de tipo 1, las células del sistema inmunitario atacan a las células productoras de insulina del páncreas, lo que provoca la interrupción repentina de la producción de insulina. Sin embargo, no está claro por qué el sistema inmunitario reacciona así.
"No entendemos del todo por qué ocurre, pero hay datos que indican que una infección vírica puede desencadenar el proceso si ya se tiene una predisposición", afirma la Dra. Vouyiouklis Kellis. "Es posible que ya tengas anticuerpos [las células del sistema inmunitario que atacan al páncreas], pero el segundo golpe es una infección vírica". Más allá de las infecciones víricas, la genética también puede desempeñar un papel en la diabetes tipo 1.
Causas de la diabetes tipo 2
India es la capital mundial de la diabetes. Esta cifra se refiere a las personas con diabetes de tipo 2. ¿Sabía que hay más de un tipo de diabetes? En este artículo entenderemos cuál es la diferencia entre la diabetes de tipo 1 y la de tipo 2.
La principal diferencia es que la diabetes de tipo 1 es una afección genética y también se conoce como diabetes juvenil, ya que afecta a niños (de 4 a 7 años) y adolescentes (de 10 a 14 años). Mientras que la diabetes de tipo 2 es un trastorno metabólico relacionado con el estilo de vida que se desarrolla con el tiempo.
En la diabetes de tipo 2, el organismo no responde a la insulina como debería, lo que también se conoce como resistencia a la insulina. Esto significa que la glucosa no puede entrar en las células del cuerpo. Esto provoca un aumento de los niveles de azúcar en sangre.
La exposición prolongada a un aumento de los niveles de azúcar en sangre puede llevar incluso a una reducción de la producción de insulina. Y también provocar graves complicaciones de salud. Se diagnostica con un análisis aleatorio de azúcar en sangre o una prueba de HbA1C.
En ambos casos, la diabetes no tratada hace que el organismo esté expuesto a niveles elevados de azúcar en sangre, lo que puede dar lugar a complicaciones graves que pueden afectar a todos los órganos del cuerpo, como retinopatía diabética, daño nervioso o neuropatía diabética (sobre todo, en miembros inferiores), pie diabético (que puede provocar úlceras e incluso la amputación), daño renal o nefropatía diabética, enfermedades periodontales, mayor riesgo de enfermedades cerebrovasculares y cardiovasculares.
Diabetes tipo 2 sintomática
Diabetes de tipo 1 frente a diabetes de tipo 2Aunque la diabetes de tipo 1 y la de tipo 2 son trastornos metabólicos que provocan un aumento de los niveles de azúcar en sangre, se diferencian en muchos aspectos. La principal diferencia entre la diabetes de tipo 1 y la de tipo 2 es que la diabetes de tipo 1 es una afección genética que suele manifestarse al principio de la vida, y la de tipo 2 está relacionada principalmente con el estilo de vida y se desarrolla con el tiempo. Las diferencias están relacionadas con sus causas, sus efectos sobre la salud general y la gestión de la enfermedad. La diabetes de tipo 2 es más frecuente, ya que pueden padecerla 8 ó 9 de cada 10 diabéticos. Profundicemos para descubrir los factores que contribuyen a la diferencia entre la diabetes de tipo 1 y la de tipo 2.
¿Qué ocurre cuando se tiene diabetes de tipo 1 y de tipo 2? Lo fundamental si se tiene diabetes de tipo 1 o de tipo 2 es que la sangre contiene una concentración excesiva de glucosa. Dicho en palabras más sencillas, los niveles de azúcar en la sangre son altos. Sin embargo, el punto de diferencia entre la diabetes de tipo 1 y 2 es cómo se elevan los niveles de azúcar. Para las personas con el tipo 1, el diagnóstico es el resultado de un trastorno autoinmune. Esto ocurre cuando el cuerpo se ha cargado automáticamente y ha destruido las células responsables de producir la hormona de la insulina. Este trastorno hace que el organismo sea incapaz de producir insulina para funcionar correctamente. La insulina es una hormona esencial que nuestro organismo necesita para transportar la glucosa de la sangre a las células. A continuación, la glucosa se utiliza como energía para llevar a cabo otras funciones. Sin embargo, la ausencia de insulina provoca la acumulación de glucosa en la sangre, lo que conduce a niveles elevados de azúcar. Por otro lado, si se padece diabetes de tipo 2, el organismo produce insulina, pero es incapaz de producir la cantidad óptima que necesita el cuerpo, o bien puede estar produciendo la cantidad óptima, pero la insulina no funciona correctamente. Esta situación provoca resistencia a la insulina. Con el tiempo, esto conduce a lo mismo que el tipo 1, es decir, una acumulación de glucosa en la sangre.Diferencias y similitudes entre los tipos 1 y 2 de diabetes mellitus.
Síntomas de la diabetes
Sólo el 8% padece diabetes de tipo 1 y el resto diabetes de tipo 2. La diabetes de tipo 1 es 10 veces menos frecuente que la de tipo 2. La diabetes de tipo 1 se debe a que el sistema inmunitario del organismo daña el páncreas y, por lo tanto, el cuerpo no puede fabricar insulina. En la diabetes de tipo 1, el organismo no produce insulina.
En la diabetes de tipo 2, el organismo desarrolla una resistencia a la insulina o no produce suficiente insulina para reducir los niveles de azúcar en sangre. Hasta la fecha, a excepción de los antecedentes familiares, no se conocen factores de riesgo de la diabetes de tipo 1. En cambio, los factores de riesgo conocidos de la diabetes de tipo 2 son la edad avanzada, los antecedentes familiares, la obesidad, el uso de ciertos medicamentos, el sedentarismo y el origen étnico.
La mayoría de las personas que desarrollan diabetes de tipo 1 son delgadas. Es muy raro encontrar un diabético de tipo 1 con sobrepeso. Por otro lado, la mayoría de las personas con diabetes de tipo 2 tienen sobrepeso. El alto contenido de grasa en el organismo también desempeña un papel importante en el desarrollo de la resistencia a la insulina.

